Las siglas, los porcentajes y las estadísticas siempre son engañosos. Manipulables, a la vista y al oído. En particular, cuando involucra la salud. Nadie quiere ingresar en los informes epidemiológicos con los totales anuales de fallecidos por cáncer, infartos o accidentes de tránsito. Bien lejos.
Sin embargo, en Venezuela es poco probable que ocurra. No por falta de muertos sino porque el régimen no publica informes sanitarios desde 2017. Por supuesto, el miedo a engrosar esas cifras inexistentes en los registros no ha desaparecido. Al contrario, se ha fortalecido. Sin excepciones, en los centros de salud, desde los desabastecidos o abandonados consultorios de la Misión Barrio Adentro, los CDI y los hospitales tipo IV –como el Pérez Carreño y el Clínico Universitario de Caracas–, la letalidad es más alta que un bombardeo de cañoneras en modo diplomático.
Sin necesidad de disparar los misiles S300 rusos, ni adelantar una ofensiva encadenada con los drones iraníes; sin que estalle una guerra de cuarta generación o sangrientamente convencional, basta el rasguño de un clavo oxidado para convertirse en estadística. No imaginemos un choque múltiple en la antigua autopista Francisco Fajardo, una subida de tensión –ACV incluido– o un coma diabético. No faltan razones ni siglas aconsonantes y turbias como Fundeeh, la Fundación de Edificaciones y Equipamientos de Hospitales, que se creó en 2006.

El SPNS, un simulacro institucional
Desde febrero de 1999 la población ha sobrevivido a un constante bombardeo de siglas, abreviaturas, iniciales, cada una más enrevesada que la otra. Han designado programas, misiones, planes, pautas, deseos, sueños, órdenes, leyes, decretos, mentiras, ilusiones, demagogias y cualquier otra ocurrencia.
Unas provocan sobresalto –CADIVI y CENCOEX– y, no pocas, terror –DGCIM, PNB, CONAS, GNB–. Casi todas obligan a consultar la inteligencia artificial para descifrarlas, pero hay una que es una verdadera ficción, un intangible: el SPNS, el Sistema Nacional Público de Salud. Un diluyente de responsabilidades y presupuestos, pero un efectivo catalizador de “muertes evitables’.
Esas cuatro letras resguardan una ficción legal cuya rectoría fue asignada por el decreto 6732 del 17 de junio de 2009 al Ministerio de la Salud, pero es un intangible. No existe ningún sistema público de salud. La sigla SPNS no aparece en ninguna receta, aunque teóricamente la integran una larga lista de instituciones, servicios y programas. No tiene personalidad jurídica, aunque su concepto y definición aparecen en tres artículos de la Constitución de 1999.
En abstracto, funciona por niveles –atención primaria, secundaria y terciaria– y agrupa hospitales, ambulatorios, misiones médicas, Áreas de Salud Integral Comunitaria, IVSS, gobernaciones y alcaldías. Sin embargo, no existe integración operacional alguna entre los niveles de atención. Ni vertical ni horizontal.

Los hospitales no se comunican con los ambulatorios; los CDI no comparten datos con los hospitales tipo IV; y en cada consulta los pacientes deben contar su historia médica y repetir los exámenes. Para ser atendidos deben llevar el papel de la historia y el bolígrafo para llenarla. Las solicitudes irán variando con las complicaciones médicas que se presenten. Suturas y también prótesis de cadera.
No hay interoperabilidad clínica, trazabilidad ni continuidad. Solo un conjunto de estructuras que simulan ser en la narrativa oficialista un sistema bien implementado, pero radicalmente ajeno al mandato constitucional.
Para garantizar el derecho a la salud, el Estado creará, ejercerá la rectoría y gestionará un sistema público nacional de salud de carácter intersectorial, descentralizado y participativo, integrado al sistema de seguridad social, regido por los principios de gratuidad, universalidad, integralidad, equidad, integración social y solidaridad. Garantizará tratamiento oportuno, digno y de calidad.
Fragmentación institucional: cada uno por su lado
Los entes que integran el SPNS no se comunican ni se supervisan mutuamente. El Ministerio de Salud es el ente rector y su titular aparece en las notas de prensa haciendo labor política, pero no controla ni supervisa directamente el IVSS, ni las gobernaciones ni los hospitales universitarios. Cada componente tiene su lógica administrativa, su presupuesto (cuando lo hay) y su cadena de mando.
No existe una autoridad única operativa que coordine todos los niveles del sistema. Las Áreas de Salud Integral Comunitaria funcionan como estructuras paralelas, sin conexión real con los hospitales de referencia. La Misión Barrio Adentro, que opera en los CDI y consultorios populares, tiene su personal, sus insumos, y su lógica de atención, sin integración efectiva con el resto del sistema. Cada uno funciona como una isla, sin integración real. El paciente queda a la deriva, confundido y desatendido.
Sin un sistema de referencia y contrarreferencia no hay historia clínica compartida, interoperabilidad digital ni coordinación territorial. Sin flujo de información clínica el sistema no puede cumplir sus funciones básicas.
Cada vez que un paciente pasa de un consultorio popular a un hospital, se convierte en un desconocido y la consulta empieza de cero. No hay acceso a antecedentes, alergias, tratamientos previos, ni diagnósticos anteriores. En un sistema desabastecido, deben repetirse exámenes y se duplican esfuerzos. Un crimen.
Si se rompe la continuidad del cuidado clínico los médicos no saben qué pasó antes, qué medicamentos se usaron, ni qué complicaciones hubo. Cuando se obvia el control de enfermedades crónicas, aumenta la mortalidad evitable por errores médicos. Al ocurrir una negligencia, una mala práctica o una omisión, no hay forma de rastrear quién atendió al paciente ni qué decisiones se tomaron. Sin supervisión clínicase protege la impunidad institucional. Nadie responde por lo que no está registrado.

El paciente no es un sujeto de derechos, sino rehén de un sistema que no lo reconoce, no lo acompaña ni lo protege. Un paciente con diabetes puede ser atendido en un CDI, luego en un hospital tipo II, y después en un hospital tipo IV… pero ningún médico sabe qué pasó antes, qué medicamentos se usaron, ni qué complicaciones hubo. Cada consulta es un reseteo. Cada traslado es una pérdida de información. Cada nivel, un muro. El paciente queda atrapado en un circuito donde la enfermedad avanza más rápido que la atención.
El primer paso de un sistema nacional de salud es establecer un registro único por paciente, accesible a cualquier nivel del sistema, y con un eficaz y riguroso control de datos. Asimismo, protocolos de referencia y contrarreferencia que incluyan información clínica completa a través de un sistema digital interoperable entre ambulatorios, hospitales y laboratorios. Hasta ahora no existe.
Corrupción estructural: el dinero no llega o no se gasta
Desde 2016, el régimen no publica informes de ejecución presupuestaria y el presupuesto nacional se aprueba sin desgloses detallados por sector. No hay forma de saber cuánto se asigna realmente al sector salud, ni cuánto se ejecuta. Organizaciones gremiales y Transparencia Venezuela estiman que solo entre 30% y 60% del presupuesto para salud se ejecuta efectivamente, y que una alta porción se pierde en corrupción, sobreprecio y contratos opacos.
El caso de CADIVI es emblemático. Entre 2003 y 2014, se otorgaron miles de millones de dólares a empresas de maletín para importar medicamentos e insumos que nunca llegaron. El general Manuel A. Barroso, presidente de CADIVI durante 7 años, fue señalado como responsable de aprobar contratos fraudulentos por 25.000 millones de dólares. Desde 2019 permanece atrincherado en la embajada venezolana en Brasilia, donde fue agregado militar, para evadir órdenes de captura y de deportación emitidas por la justicia brasileña.
Durante la pandemia, la opacidad fue superlativa en las compras de mascarillas, respiradores y pruebas COVID. Los contratos de compra se asignaron por miles de millones, pero los médicos y gremios denunciaron que los hospitales no recibieron los insumos anunciados públicamente como adquiridos y distribuidos
A Carlos Alberto Rotondaro Cova, general retirado y presidente del Instituto Venezolano de los Seguros Sociales entre 2007 y 2017, lo señalan en tramas de corrupción por varios miles de millones de dólares vinculadas a la gestión de divisas para la compra de medicamentos de alto costo.
La militarización del sistema de salud —con altos cargos ocupados por funcionarios castrenses sin formación sanitaria— consolidó un modelo cerrado, vertical y sin rendición de cuentas. La corrupción estructural se volvió parte del funcionamiento cotidiano.
El Sistema Público Nacional de Salud no cumple sus promesas y carece de operatividad real. No hay gratuidad real, ni universalidad efectiva. Es una ficción jurídica e institucional. La mínima atención que presta se debe al esfuerzo de los trabajadores sanitarios y a la resiliencia de los pacientes.
El discurso oficial: una coreografía vacía
El régimen de Maduro sostiene que el SPNS fue implementado para lograr una gestión de datos más eficiente, optimizar el funcionamiento de los centros, articular tácticas intersectoriales y fomentar la participación ciudadana. Una narrativa ficticia. El SPNS no gestiona datos, no optimiza nada, no articula sectores y tampoco promueve participación. Es un “constructo” propagandístico para simular modernidad y progreso, pero que opera en el vacío. Los centros funcionan por inercia, los pacientes por necesidad y los trabajadores por vocación.
El sistema no existe. Es un simulacro institucional que no protege, pero daña. Un laberinto de servicios desarticulados y colapsados que el paciente atraviesa sin rumbo sin historia clínica, sin continuidad y, demasiadas veces, sin atención que a veces sobreviven. No hay sistema de salud sino un simulacro. Y el simulacro mata.
Desabastecimiento crónico: el paciente paga
La Encuesta Nacional de Hospitales estableció que más de 70% de los centros públicos no reciben los insumos básicos. Una situación catastrófica: quirófanos cerrados, falta de agua, electricidad, medicinas, material descartable y personal. En hospitales tipo III y IV, como el Pérez Carreño y el Clínico Universitario de Caracas, los pacientes deben llevar guantes, gasas, jeringas, medicamentos, productos de limpieza y hasta agua para ser atendidos.
La infraestructura médica está deteriorada. Muchos centros no tienen equipos de imagenología funcionales y los laboratorios no están operativos. La falta de mantenimiento y la precarización laboral han convertido los hospitales en trincheras de resistencia y sacrificio, pero transfiriendo los costos a la ciudadanía. “Trae todo”.
Los pacientes y sus familiares han aceptado “condiciones extraordinarias” para no convertirse en muertes evitables. Los centros públicos de atención médica les exigen que lleven todo. Desde los productos de limpieza hasta los instrumentos de cirugía para recibir atención hospitalaria y quirúrgica. Un escenario complejo en el cual se mezclan la desidia del Estado, la respuesta humanitaria de unos profesionales de la salud y el ánimo de lucro de otros en un entramado de corrupción estructural.
En el papel y en los discursos, el Estado garantiza constitucionalmente el derecho a la salud. Los responsables de su omisión pueden ser enjuiciados y castigados. Su negligencia causa dolor y muertes en las familias venezolanas. Ante el derrumbe de la salud pública, el personal médico ha improvisado una solución mucho más compleja, ética y legalmente, pero la responsabilidad recae totalmente en las autoridades hospitalarias, en quienes manejan el Estado en todas sus instancias y controlan todos los poderes.
No pueden alegar que desconocían que estaban transfiriendo los costos al paciente y contradiciendo el principio de gratuidad de la atención pública.
Tampoco se trata de una privatización. No hay cesión legal de la gestión, pero sí una privatización de facto: la participación de las empresas distribuidoras de insumos médicos no es mediante una licitación o algún otro modelo de selección transparente. Obviamente, genera sospechas que las compras sean a determinada empresa y no a determinada marca o modelo. Mucho más cuando el compromiso médico queda anulado si no se obtiene el kit quirúrgico en el sitio recomendado. Claro, hay marcas, pero también especificaciones, calidades y ánimos.

Los pacientes no denuncian, ni reclaman. Saben que ese pacto con el médico puede ser su salvación, aunque puede configurar un delito de aprovechamiento indebido de bienes públicos o corrupción. No aceptarlo significa pagar el doble y hasta el triple en una clínica privada, y esos montos no están a su disposición.
Desde la ética médica, muchos profesionales lo hacen para no dejar morir o desatender al paciente y puede verse como un acto solidario y de resistencia frente al colapso institucional. Pero, también puede ser una forma de lucro personal, de utilizar la crisis estructural para beneficio propio.
Presupuestos y soluciones
El Presupuesto Nacional 2025 que aprobó la Asamblea Nacional alcanza los 906.000 millones de bolívares, que equivalen a unos 22.600 millones de dólares al tipo de cambio oficial de referencia. Según la Vicepresidencia, un total de 17.402 millonesse destina a “inversión social”, que incluye educación, salud, vivienda, seguridad social y otros programas. Sin embargo, no se especifica cuánto corresponde al rubro “salud” ni se desglosa por institución (Barrio Adentro, CDI, centros hospitalarios).
No se trata de una tarea imposible, ni de un capricho, sino resultado de la opacidad administrativa, del uso discrecional de los fondos del Estado y la radical eliminación de facto de la contraloría nacional y social. Prefieren no necesitar la autorización del Congreso para asuntos como el traslado o aumento de partidas.
Cualquier mortal al frente de un hospital determina fácilmente cuánto dinero necesita para funcionar con eficiencia, excelencia y calidad. No es producto del azar ni producto de la magia, sino de decisiones administrativas de funcionarios. La inteligencia artificial puede calcularlo en un segundo y con los precios del momento. No hay que esperar que el director del hospital entregue la solicitud al ministro de Salud con las peticiones de los jefes de servicios.

En 2022, por ejemplo, el gasto público en salud fue de aproximadamente 2.900 millones de dólares. Una magnitud importante porque incluye todo el sistema de salud (ministerio, programas, salarios, infraestructura). Sin embargo, ese presupuesto no se ejecuta entre 30% y 60%. Tienen el dinero para los insumos pero no los compran. El dinero queda en Tesorería en laberinto de firmas, sellos y órdenes de arriba.
Mientras, los hospitales tipo III y IV –como la maternidad Concepción Palacios, el Clínico Universitario y el Pérez Carreño– apenas reciben y operan con una fracción de lo que realmente necesitan: entre 10 millones y 15 millones de dólares anuales, una minucia frente a partidas para “inversiones” menos acuciantes. Ejemplos sobran.
Soluciones fracasadas y reiteradas
En tiempos pasados, pero en este siglo, mientras el HUC se veía limitado por falta de insumos, equipos dañados y saturación de pacientes. Pero no se mejoraron ni reorganizaron los centros primarios de salud, sino que se crearon la Misión Barrio Adentro y los CDI. Con la excusa de descongestionar, hubo un traslado del déficit, no una solución estructural. Momentáneamente aliviaron la presión hospitalaria, pero no hubo inversión sostenida en infraestructura ni producción nacional, sino que se duplicó la ineficiencia y se diluyeron los recursos.
Los CDI y los módulos de Barrio Adentro también se quedaron sin insumos, sin equipos, sin medicinas y sin personal. Se utilizó mucho dinero en reproducir las carencias y nose invirtió de manera sostenida en modernizar ni estabilizar el HUC y el Pérez Carreño. Sus quirófanos, laboratorios y equipos de imagen siguieron deteriorándose.
Compras conjuntas y donaciones
A principios de 2006, Cuba y Venezuela negociaron juntos la compra de 3.553 equipos médicos a las empresas Philips y Siemens, por un valor total de 72,7 millones de dólares. El mismo Fidel Castro participó en las negociaciones. Los equipos estaban destinados tanto a Cuba como a la dotación de 27 Centros de Alta Tecnología (CAT) que se instalaron en Venezuela como parte de la Misión Barrio Adentro.
Para Cuba fue una manera de saltarse el embargo de Estados Unidos y obtener tecnologías fuera de su alcance, como el sistema operativo Windows XP de 64 bits y una buena cantidad de equipos de tomografía, resonancia nuclear y ultrasonido magnético. En Venezuela, la compra tan exitosa para Cuba no fortaleció la red hospitalaria sino que duplicó la ineficiencia: el HUC siguió sin recursos y los CDI terminaron desabastecidos también. Las prácticas ineficientes de gestión terminaron asfixiando el sector y bloqueando la expansión de la capacidad sanitaria.
La escasez de medicamentos no estalló de repente. Fue una caída en cámara lenta que terminó en colapso. En 2003, el sistema de salud venezolano entró en una espiral de dependencia y fragilidad marcada por el control de divisas y la subordinación de la industria farmacéutica al dólar oficial.
El control de cambio, la corrupción en la asignación de divisas, el estrangulamiento de la industria farmacéutica nacional y la deuda acumulada con los laboratorios desembocó en desinversión, deterioro estructural y desabastecimiento masivo de insumos y medicinas.
A partir de 2008 comenzaron las señales de alarma con caídas intermitentes de inventarios y rezago en el mantenimiento de equipos. Entre 2011 y 2014, los controles de precios volvieron inviables muchas líneas de producción, mientras la deuda acumulada con proveedores internacionales rompió contratos y cortó el flujo de suministros. Los hospitales operaban por debajo de su capacidad, y se obligaba a los pacientes a costear insumos y tratamientos.
El deterioro se transformó en colapso abierto entre 2015 y 2017. La escasez de medicinas esenciales era superior a 70%, reaparecieron enfermedades controladas y fue masiva la migración de personal sanitario. Los quirófanos y laboratorios quedaron subutilizados por falta de reactivos y anestésicos, mientras el mercado informal se expandía.
Las importaciones puntuales desde países aliados entre 2018 y 2020 no lograron estabilizar la oferta, y aunque las farmacias privadas mostraron cierta recuperación, los precios resultaron inaccesibles para la mayoría. Desde 2021, la dolarización de facto permitió una mayor disponibilidad en zonas urbanas, pero con profundas brechas territoriales y exclusión social.
Hoy, en 2024-2025, persisten los faltantes en tratamientos crónicos, se suman los riesgos por medicamentos falsificados y los principales hospitales continúan dependiendo de insumos comprados por los propios pacientes. Se ha consolidado una crisis prolongada que combina desigualdad, precariedad y vulnerabilidad sanitaria.
Morir en El Pescozón
La devaluación acelerada y constante del bolívar evapora el dinero de los presupuestos y agrava la crisis sanitaria. Lo poco que se salva no llega a los hospitales y demás centros de salud.
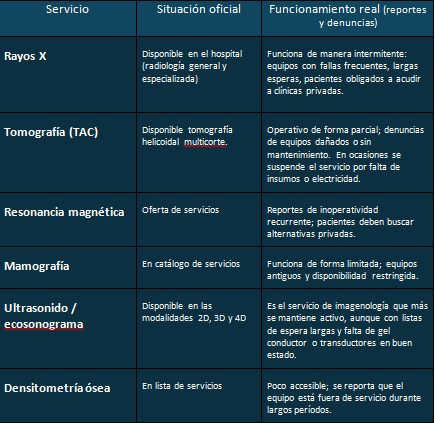
El caso del servicio de rayos X en el Pérez Carreño refleja en miniatura la crisis del sistema de salud venezolano: una ficción presente en el discurso oficial y en los registros administrativos, pero inoperante para el ciudadano. Una radiografía de tórax, del tobillo o la cadera a un motorizado que sufrió un accidente vial es casi imposible. Lograr una tomografía craneal superaría el auténtico realismo mágico.
Lo llevan en una camilla a través de pasillos recién pintados, con porcelanatos en las paredes, pero al llegar a Radiología solo hay una máquina y funciona de manera intermitente. Un rato sí y otro no. Las fallas eléctricas y la falta de mantenimiento dejaron inservibles las otras máquinas Un residente dice, con resignación, que cuando el aparato se apaga en medio de una jornada, no hay técnico que lo repare con prontitud. “A veces pasamos semanas sin poder atender a nadie”, confiesa.
Con una sola máquina, los estudios que en condiciones normales se resolverían en horas se acumulan en listas de espera que tardan meses en ser atendidos. La solución para los que pueden pagar es que lo remitan a una clínica privada, donde el examen cuesta entre 30 y 50 dólares.
En los anuncios oficiales, el Pérez Carreño aparece como un hospital de referencia, con servicios de imagenología completos: rayos X, tomografía, ultrasonido, resonancia, mamografía. En el lugar de los hechos la capacidad de respuesta está anulada por la desinversión y la pobre ejecución presupuestaria.
Una enfermera lo resume con crudeza: “Aquí tenemos paredes pintadas y equipos anunciados en televisión, pero cuando el paciente llega, no hay cómo atenderlo. La radiografía se convierte en un privilegio, no en un derecho”.
Hospital Dr. Miguel Pérez Carreño Servicios de Imagenología
Hospital Pérez Carreño, fácil para morir
A finales de septiembre pasado, se reprodujo en las redes sociales una denuncia sobre una mujer diabética con trastornos tiroideos que sufrió convulsiones. No la atendieron en el área de emergencia del Pérez Carreño ni recibió valoración alguna por el personal de guardia con la prontitud esperada.
Una denuncia frecuente en cualquier hospital. Cada paciente supone que debe ser atendido de inmediato y no de acuerdo con la gravedad que presenta. La denunciante solicitaba respuesta formal y pública sobre las medidas correctivas adoptadas y los plazos de su implementación para garantizar el derecho a la salud y a una atención digna. El hospital no respondió, pero en pocas horas ya tenía más de 140 comentarios que recalcaron el rechazo de la comunidad al mal servicio y los maltratos que recibe en ese centro de salud.
Carmen Lara, que llegó con un ACV, se queja de que tan pronto como se le bajó la tensión la dieron de alta y le dijeron que se hiciera una tomografía en una clínica particular y la trajera dentro de tres días.
Yoleidiv escribió que su cuñado fue con un fuerte dolor y lo dejaron esperando todo el día. Se fue sin que lo atendieran. Falleció 48 horas después.
Deisy Cruz llevó a la mamá –diabética– con dolores en el pecho, retención de líquido y niveles altos de azúcar. Estaba mareada y no podía sostenerse en pie. Le tomaron la tensión y le hicieron un electrocardiograma. Le recetaron unas pastillas y la mandaron para la casa. A los tres días murió de un infarto fulminante.
Rosdelireyna cuenta que su padre, que sufría problemas cardíacos, entró a las 7:00 de la mañana con dolor de cabeza y consciente. Lo dejaron en una camilla sin atención y murió 24 horas después. “No le tomaron la tensión ni supieron ponerle una sonda ni un suero. Cuando falleció me dijeron que mi papá tenía quemadas las neuronas”, narró.
Judith Nohales escribió que quien entra enfermo en el Pérez Carreño no sale vivo. Tres de sus familiares han muerto ahí.
El comentario de Exzy Patete es demoledor: “Ese hospital es una porquería. Los médicos no curan, más bien matan. Piden de todo y dejan a la gente mal operada”.
¿Soluciones?
En 2024-2025 los hospitales venezolanos siguen dependiendo como en 2014-2015 de que los pacientes lleven guantes, anestesia o antibióticos para ser atendidos. El sistema no garantiza lo mínimo. Los quirófanos y laboratorios continúan cerrados u operando muy por debajo de su capacidad, con equipos defectuosos e inventarios irregulares o fallos. Como si fuera poca la calamidad, ha aparecido un nuevo riesgo: la circulación de lotes falsificados o inseguros de insumos y fármacos, consecuencia directa de la debilidad en la trazabilidad del mercado informal.
Garantizar la salud como impone la Constitución no es una utopía ni se puede manejar como aspiración. Naciones con menos ingresos y sin la infraestructura hospitalaria que posee Venezuela lo disfrutan. Pero su dotación y reestructuración no se logra con discursos grandilocuentes ni mucho menos con notas cosméticas de prensa, llenas de alabanzas al poder. Tampoco con donaciones puntuales, esporádica e incompletas, sino concretando en la realidad el sistema nacional de salud con la participación de expertos nacionales e internacionales. Revisar todos los procesos con el foco en mejorar la atención y no en narrativas ideológicas.
Blindando el presupuesto sanitario frente a la inflación y reconstruyendo la cadena de suministro con mecanismos de compra de emergencia que reduzcan los tiempos de adquisición, y sistemas de inventario abiertos que permitan auditar en tiempo real qué insumos faltan y cuáles llegan a los hospitales.
La experiencia internacional demuestra que la transparencia en compras públicas puede recortar hasta un tercio de los sobrecostos y retrasos.
Sin estas medidas, la desigualdad seguirá determinando quién accede a un tratamiento y quién queda excluido. Lo que está en juego no es la imagen gubernamental responsable de las eficiencias del sistema, sino la vida de miles de pacientes que vienen dependiendo de la improvisación para sobrevivir y no de las obligaciones contraídas por el Estado.



No hay comentarios.:
Publicar un comentario
Nota: sólo los miembros de este blog pueden publicar comentarios.